Правильное питание при проблемах с поджелудочной железой » Ваш доктор Айболит
В последние годы в больницу все чаще стали обращаются с болями в области желудка и кишечника, тошнотой и рвотой. Причиной таких симптомов является болезнь под названием панкреатит – воспаление поджелудочной железы. Заболевание крайне неприятное с бурным протеканием.
При остром панкреатите боли настолько сильны и внезапны, что не исключен обморок от болевого шока. А ведь эта болезнь не проходят сама по себе и бесследно.
Дисфункция поджелудочной железы у детей может приводить
к диабету или острому панкреатиту...
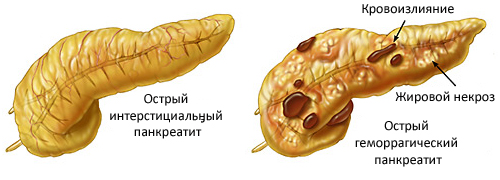
— панкреатические – это могут быть как ноющие боли, так и острые колики слева спереди и сзади;
— печеночная колика – резкая и интенсивная боль, распространяющаяся по всему животу, и может отдавать в правую лопатку и плечо. Появляется неожиданно, при движениях и нажатии усиливается. Причиной может быть стресс, резкие физические нагрузки, переедание.
Малыш отказывается от еды
Этот симптом может свидетельствовать о многих заболеваниях, в том числе и патологии органов желудочно-кишечного тракта. При этом, резкое улучшение аппетита может быть вызвано усилением секреторной функции желудка. В таком случае, обязательно проконсультируйтесь у специалиста.
Ее иррадиация в спину — положением органа в забрюшинном пространстве на уровне от 12 грудного до 4 поясничного позвонков и особенностями иннервации железы (ветками чревного сплетения и блуждающего нерва).
Боль, как правило, не связана с приемом пищи и носит продолжительный постоянный характер, усиливаясь по мере нарастания патологических изменений органа. Более редкое расположение боли – загрудинное пространство или область сердца с иррадипацией в ключицу. При таком болевом синдроме важно своевременно отделить боли от сердечных (стенокардии, инфаркта миокарда).
При панкреонекрозе боль достигает наивысшей степени и может привести к болевому шоку, от которого пациент может погибнуть.
Диспепсические явления
Диспепсия, сопровождающая панкреатит – это тошнота, нарушения аппетита, рвота съеденной пищей и неустойчивость стула. Как правило, диспепсия появляется в начале заболевания после погрешностей в диете (употребления жирной, копченой пищи, грибов, помидоров, меда или алкоголя). Классика жанра – водка, закушенная холодной котлетой и помидором. Бывают ситуации, когда и прием лекарственных средств, становится пусковым механизмом для патологического процесса (нитрофураны, антибиотики, сульфаниламиды, вальпроевая кислота, азатиоприн, сульфасалазитны, цитостатики).
- панкреонекроз;
- ложная киста поджелудочной железы;
- панкреатогенный асцит;
- абсцесс поджелудочной железы;
- легочные осложнения.
При хроническом панкреатите недостаточность эндокринной функции поджелудочной железы может приводить к развитию сахарного диабета.
Что можете сделать вы
Каковы риски при операции на поджелудочной железе?
В случае, если пациент помещен в специализированный стационар, риск при хирургическом вмешательстве минимален. Однако если выбранный вами медицинский центр не имеет достаточного опыта при таких операциях, риск возрастает.
Для кого имеет смысл трансплантация поджелудочной железы?
Для молодых диабетических больных с тяжелой почечной недостаточностью. Всем остальным пациентам назначается лечение инсулином.
Может ли диабет излечиваться путем трансплантации?
- Хлеб - белый и черный вчерашней выпечки.
- Первые блюда - супы овощные, молочные, щи, борщи, свекольники вегетарианские.
- Вторые блюда - из нежирных кусков говядины, куры, кролика, рыбы, отварные или в виде паровых котлет, рулетов, фрикаделей, а также бефстроганов или рагу из отварного мяса.
- Овощные блюда и гарниры - из овощей в любом виде, кроме жареных.
- Блюда из круп и макаронных изделий - каши, запеканки с добавлением творога, изюма, кураги.
- Молочные продукты - молоко, кефир, простокваша, творог; сливки и сметана ограниченно.
- Жиры - сливочное масло ограниченно, растительные масло.
- Блюда из яиц - яйца не более 1 в день в блюдах, белковый омлет.
- Сладкие блюда - свежие фрукты, компоты, кисели, мед.
- Закуски - отварная рыба, вымоченная сельдь, ограниченно, неострый сыр, винегреты, салаты из овощей с растительным маслом.
- Напитки - слабый чай и некрепкий кофе с молоком, настои шиповника и смородины.
В дополнении к этим требованиям особое внимание следует уделять кулинарной обработке пищи. Блюда должны быть отварные или приготовленные на пару, следует остерегаться даже малейших примесей пережаренных жиров, различного рода специй.
Надо лечить те заболевания, которые чаще всего являются причиной хронического панкреатита. Необходим полный отказ от употребления любых алкогольных напитков, активное лечение язвенной болезни и воспаления 12-перстной кишки. При наличии камней в желчном пузыре показано их удаление.
При заболеваниях поджелудочной железы и печени разрешается кушать:
После операции в течение полугода проводится профилактическое лечение. Оно в несколько раз увеличивает возможности человека пережить эту болезнь и жить долгие годы, не думая о рецидиве.
На более поздних этапах лечение может улучшить качество жизни путем местного лечения симптомов.
Профилактика заболеваний поджелудочной железы
Так как поджелудочная железа участвует во всех видах обмена веществ, она является важнейшим органом человеческого организма. К заболеваниям поджелудочной железы нужно крайне серьезно относиться и своевременно лечить. Нужно заниматься их профилактикой.
Если наблюдаются симптомы болезни поджелудочной железы, эту ситуацию нельзя запускать, потому что это заболевание может быть летальным. Нужно обязательно вовремя обращаться к специалисту. Это заболевание можно предупредить, потому что осложнением этого невыявленного и невылеченного недуга может быть сахарный диабет.
Нужно периодически проходить обследования.
Если имеются дисбактериоз, интоксикация, аллергические проявления, а в крови есть повышенный холестерин, атеросклеротические бляшки, нарушение жирового обмена, кристаллы мочевой кислоты, нужно предпринимать меры, назначенные врачом.
Если человек склонен к перееданию, к избыточной массе тела, к излишнему потреблению алкоголя или у него есть другие вредные привычки (например, употребление пепси-колы, чипсов), нужно пройти обследование для профилактики панкреатита.
Диета подразумевает такой состав пищевых компонентов: белков до 80 грамм (из них 60% животных), углеводов 200 грамм, 40-60 грамм жиров.
Каллораж 2500-2700 ккал. Ограничить потребление соли, исключая соль в первые 14 дней.
Питание 5-6 раз в сутки, температура пищи 45- 60 градусов. Диета включает в себя питание отварными, паровыми, гомогенизированными, полужидкими блюдами.
С 7 суток в питание больного можно добавить слизистые супы, кисломолочные продукты, кисель, каши (кроме пшенной), сухари из муки высшего сорта, нежирные котлеты из говядины, курицы, рыбы, отвары шиповника и черной смородины.
Далее в питание добавляют молоко в составе блюд, паровые сырные пудинги, белковые омлеты, пюре из моркови, печение перетертые яблоки.
На долгое время исключают жирное, жареное, копчености, маринады, специи, острое, консервы, сметану, сдобу, сливки, алкоголь.
Своевременное лечение панкреатита и правильная диета в последующем позволят избежать многих тяжелых осложнений, в том числе и хронических (таких как сахарный диабет).
